Содержание
Жировой гепатоз (стеатоз печени) — одно из самых распространённых заболеваний печени в современном мире. По разным данным, им страдает от 25 до 40% взрослого населения развитых стран. При этой патологии в клетках печени (гепатоцитах) накапливается избыточное количество жира, что нарушает нормальную функцию органа и при отсутствии лечения может привести к серьезным осложнениям. В этой статье мы подробно разберём, что такое жировой гепатоз, почему он возникает, как проявляется, какие методы диагностики и лечения существуют, и что можно сделать для профилактики этого состояния.
Что такое жировой гепатоз: простое объяснение сложного процесса
Печень — один из самых многофункциональных органов человеческого тела. Она выполняет более 500 жизненно важных задач: обезвреживает токсины и лекарства, участвует в обмене жиров, углеводов и белков, синтезирует желчь, факторы свёртывания крови, гормоны и ферменты, депонирует витамины и гликоген, регулирует уровень глюкозы в крови. В норме в клетках печени содержится небольшое количество жира — до 5% от массы органа, что необходимо для нормального метаболизма.
Жировой гепатоз (стеатоз печени) развивается, когда содержание жира в гепатоцитах превышает физиологическую норму и достигает 5–10% и более от массы печени. Жировые капли (преимущественно триглицериды) накапливаются внутри клеток, сдавливают органеллы, нарушают митохондриальную функцию, провоцируют окислительный стресс и могут запускать каскад воспалительных реакций. Со временем это приводит к повреждению клеток, их гибели и замещению здоровой ткани соединительной — процессу, известному как фиброз.
Виды жирового гепатоза
Неалкогольная жировая болезнь печени (НАЖБП)
Встречается в 70–80% случаев. Развивается у людей, не злоупотребляющих алкоголем, но имеющих метаболические факторы риска:
- избыточная масса тела или ожирение;
- сахарный диабет 2 типа, инсулинорезистентность;
- дислипидемия, артериальная гипертензия;
- синдром поликистозных яичников, гипотиреоз.
Алкогольная жировая болезнь печени
Связана с регулярным употреблением алкоголя в дозах, превышающих возможности печени по его переработке. Риск зависит от количества и длительности употребления, пола, генетики, сопутствующих заболеваний.
Другие формы
- лекарственный стеатоз (прием глюкокортикоидов, метотрексата, амиодарона);
- стеатоз при быстрой потере веса;
- наследственные нарушения обмена веществ;
- острый жировой гепатоз беременных.
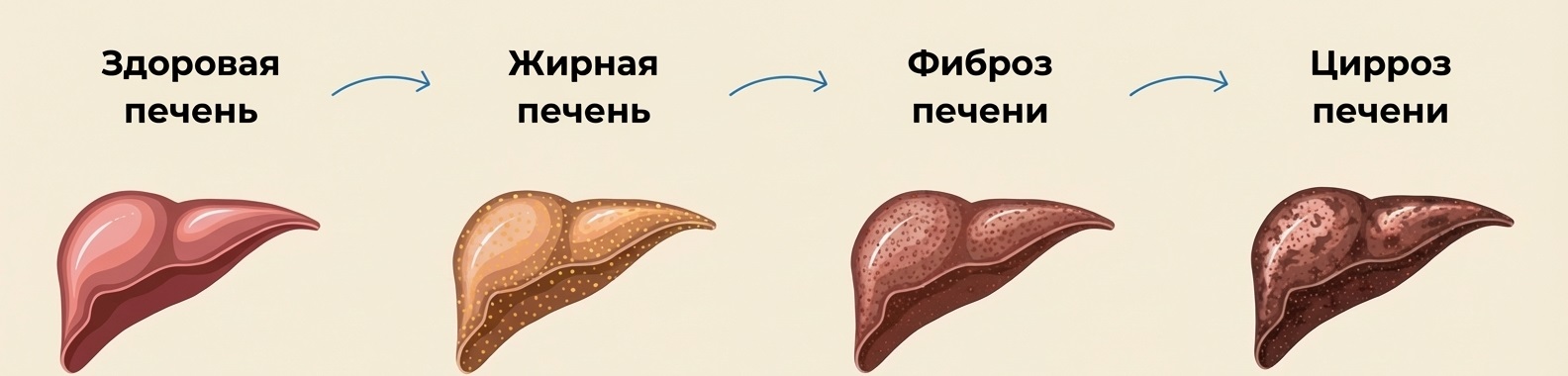
Причины и факторы риска: почему развивается стеатоз
Накопление жира в печени — результат сложного нарушения баланса между поступлением/синтезом жиров и их выведением/окислением. Современные исследования выделяют несколько взаимосвязанных механизмов:
- Инсулинорезистентность — фундаментальный механизм НАЖБП. Клетки мышц, жировой ткани и печени перестают адекватно реагировать на инсулин, что приводит к компенсаторной гиперинсулинемии. Это стимулирует липолиз в жировой ткани (распад жиров) и усиливает поступление свободных жирных кислот в печень.
- Избыток углеводов, особенно фруктозы — фруктоза метаболизируется в печени практически полностью, минуя ключевые регуляторные этапы. Это стимулирует липогенез — синтез новых жиров из углеводов. Источники: сладкие напитки, пакетированные соки, кондитерские изделия, продукты с добавлением кукурузного сиропа.
- Дисфункция митохондрий — «энергетических станций» клетки. При стеатозе снижается способность митохондрий окислять жирные кислоты, что приводит к накоплению токсичных промежуточных продуктов и усилению окислительного стресса.
- Воспаление и окислительный стресс — избыток жиров в клетках провоцирует образование активных форм кислорода (свободных радикалов), которые повреждают мембраны гепатоцитов, ДНК и белки, запуская воспалительный ответ и привлекая иммунные клетки.
- Изменение микробиоты кишечника — дисбиоз может повышать проницаемость кишечной стенки («синдром дырявого кишечника»), позволяя бактериальным токсинам (например, липополисахаридам) попадать в портальный кровоток и провоцировать воспаление в печени.
Симптомы: как проявляется заболевание
На ранних стадиях жировой гепатоз часто протекает бессимптомно. Многие пациенты узнают о диагнозе случайно — при УЗИ или обследовании по другому поводу.
Ранние признаки
- легкая утомляемость, снижение работоспособности;
- дискомфорт или тяжесть в правом подреберье;
- небольшое увеличение печени;
- эпизодическая тошнота.
Симптомы при прогрессировании
- выраженная слабость, постоянная усталость;
- тупые боли в правом подреберье;
- тошнота, снижение аппетита;
- кожный зуд, желтушность кожи;
- сосудистые «звездочки» на коже, покраснение ладоней;
- увеличение живота (при асците).
Тревожные признаки — повод срочно обратиться к врачу
- обильное или непрекращающееся кровотечение;
- черный дегтеобразный стул;
- сильная боль в животе, рвота с кровью;
- спутанность сознания, желтуха;
- быстрое увеличение живота, одышка;
- необъяснимая потеря веса.
Выявление и терапия жирового гепатоза требуют комплексного подхода: точная диагностика помогает подтвердить диагноз и оценить стадию, а лечение направлено на устранение причины накопления жира и восстановление функции печени.
Диагностика
Обследование начинается с консультации гастроэнтеролога: врач уточнит жалобы, образ жизни, питание, прием лекарств и проведёт осмотр. Лабораторная диагностика включает биохимию крови (АЛТ, АСТ, ГГТ), липидограмму, глюкозу и гликированный гемоглобин для оценки метаболизма, а также маркеры вирусных гепатитов и обмена железа для исключения других причин поражения печени.
Ключевой этап — инструментальное исследование. УЗИ брюшной полости — доступный скрининговый метод: при стеатозе печень становится «светлее», увеличивается, сосуды визуализируются хуже. Эластография (Фиброскан) позволяет за 5–10 минут неинвазивно оценить степень жирового перерождения и фиброза. В сложных случаях применяют КТ/МРТ для количественной оценки жира.
Методы лечения
Прогноз при своевременном обращении благоприятный: простой стеатоз и ранний стеатогепатит полностью обратимы. Печень обладает высоким регенераторным потенциалом, и устранение повреждающих факторов позволяет восстановить ее структуру. Ключ к успеху — коррекция образа жизни, которая запускает процессы восстановления, тогда как медикаментозная терапия играет вспомогательную роль.
Коррекция образа жизни — фундамент терапии
Снижение веса
- Оптимальная скорость: 0,5–1 кг в неделю;
- Потеря 7–10% массы тела значительно улучшает состояние печени;
- Резкое похудение может ухудшить течение болезни.
Рациональное питание
- Включить: овощи, зелень, фрукты с низким гликемическим индексом, цельнозерновые продукты, нежирные белки (рыба, птица, бобовые), полезные жиры (оливковое масло, орехи), кисломолочные продукты, воду (1,5–2 л/день).
- Ограничить: сахар, сладости, выпечку, белый хлеб, сладкие напитки, жирное мясо, колбасы, фастфуд, трансжиры, алкоголь, избыток соли.
Физическая активность
- Минимум 150 минут умеренной нагрузки в неделю (ходьба, плавание, велосипед);
- Силовые тренировки 2 раза в неделю;
- Регулярность важнее интенсивности.
Медикаментозная поддержка (по назначению врача)
- Гепатопротекторы (УДХК, адеметионин) — защита клеток печени, улучшение обмена веществ;
- Препараты против инсулинорезистентности (метформин) — повышение чувствительности к инсулину;
- Статины — коррекция липидного профиля, снижение сердечно-сосудистых рисков;
- Витамин Е — антиоксидантная защита при стеатогепатите;
- Омега-3 — снижение триглицеридов, противовоспалительное действие.
Важно: не принимайте препараты самостоятельно. Многие БАДы не имеют доказанной эффективности, а некоторые могут навредить.
Контроль сопутствующих заболеваний
Компенсация диабета, контроль давления, коррекция дислипидемии и лечение гипотиреоза — обязательные компоненты успешной терапии. Интегрированный подход повышает эффективность лечения и снижает риск прогрессирования.
Профилактика: как защитить печень
- Поддерживайте нормальный вес — даже потеря 5–7% массы тела снижает риск стеатоза.
- Питайтесь сбалансированно — основа рациона: овощи, цельнозерновые, нежирные белки, полезные жиры.
- Двигайтесь регулярно — физическая активность улучшает метаболизм и чувствительность к инсулину.
- Ограничьте алкоголь — минимизация потребления снижает нагрузку на печень.
- Контролируйте хронические заболевания — своевременно лечите диабет, гипертонию, дислипидемию.
- Избегайте бесконтрольного приема лекарств — многие препараты метаболизируются в печени.
- Проходите профилактические обследования — УЗИ и биохимия крови раз в 1–2 года помогут выявить изменения на ранней стадии.
Жировой гепатоз — распространенное, но обратимое заболевание на ранних стадиях. Его развитие тесно связано с образом жизни, поэтому основа профилактики и лечения — рациональное питание, физическая активность и контроль веса. Запишитесь на консультацию к гастроэнтерологу, если у вас есть факторы риска, дискомфорт в правом подреберье или изменения в анализах. В нашей клинике доступны современная диагностика и индивидуальные программы лечения.
Часто задаваемые вопросы
Можно ли полностью вылечить жировой гепатоз?
Да, простой стеатоз и неалкогольный стеатогепатит на ранних стадиях полностью обратимы при изменении образа жизни и своевременном лечении. Фиброз частично обратим на стадиях F1–F2, цирроз — необратим, но его прогрессирование можно значительно замедлить.
Кто в группе риска?
- люди с ожирением (ИМТ ≥30);
- пациенты с сахарным диабетом 2 типа;
- лица с метаболическим синдромом;
- ведущие малоподвижный образ жизни;
- употребляющие избыток простых углеводов и насыщенных жиров;
- старше 45 лет;
- с генетической предрасположенностью;
- принимающие определенные лекарства длительное время.
Поможет ли «чистка печени» народными средствами (масло+лимон, тюбажи, травы)?
Нет. «Чистки» не имеют доказанной эффективности и могут навредить: спровоцировать движение камней в желчном пузыре, обострение воспаления, аллергические реакции. Лечение должно быть основано на принципах доказательной медицины.
Нужно ли полностью отказываться от жиров в питании?
Нет. Важно не количество, а качество жиров. Насыщенные и трансжиры (фастфуд, кондитерские изделия) стоит ограничить, а моно- и полиненасыщенные жиры (оливковое масло, авокадо, жирная рыба, орехи) — полезны для печени и сердечно-сосудистой системы.
Как часто нужно контролировать состояние печени?
При диагностированном стеатозе: УЗИ и биохимия крови каждые 6–12 месяцев. При фиброзе — чаще, по рекомендации гепатолога. При отсутствии заболевания, но наличии факторов риска — профилактическое обследование раз в 1–2 года после 40 лет.
Можно ли заниматься спортом при жировом гепатозе?
Физическая активность — один из самых эффективных немедикаментозных методов лечения. Начинайте с умеренных нагрузок (ходьба 30 минут в день) и постепенно увеличивайте интенсивность под контролем самочувствия.
Внимание! Вся информация в статье носит информационный характер. Мы не одобряем самолечения и настоятельно советуем перед постановкой диагноза и приемом любых лекарств обратиться за консультацией к врачу.
